 Hola a todos! Continuamos con el Post EASD 2020 y esta vez os traigo dos sesiones muy interesantes: la insulina basal semanal Icodec y los trasplantes de islotes pancreáticos. Dos temas poco conocidos sobre los que hoy espero traeros un poco más de luz.
Hola a todos! Continuamos con el Post EASD 2020 y esta vez os traigo dos sesiones muy interesantes: la insulina basal semanal Icodec y los trasplantes de islotes pancreáticos. Dos temas poco conocidos sobre los que hoy espero traeros un poco más de luz.
Lo primero es contaros cómo os voy a contar la información relevante del congreso ya que había muchas sesiones:
- Resumiré las sesiones para daros los mensajes clave que dieron los ponentes, de tal modo, esta selección es la que he hecho yo y puede que otra persona que la haya visto, considere que había otros tips relevantes. Por supuesto, yo os traigo los que creo que pueden aportaros conocimiento o empoderaros en el manejo de vuestra diabetes.
- Debido a que es mucha información, os publicaré distintos post agrupando la información por temáticas.
- Las imágenes son pantallazos de las sesiones y son autoría de los ponentes o empresas que han patrocinado las charlas No son creaciones propias.
- Toda la información que os provea tanto en este como en otros post, nunca sustituirán el consejo médico.
COMENZAMOS:
La siguiente sesión nos habla sobre Raising the bar for innovation with weekly basal insulin, es decir, Elevando el listón de la innovación con la insulina basal semanal.
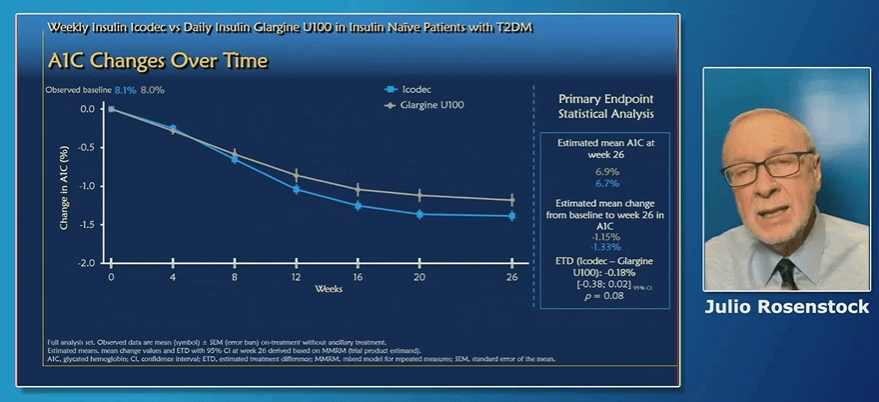
Esta sesión es muy interesante porque nos habla del futuro de la insulina basal, ¿y cuál es? Pues que su acción dure toda una semana, es decir un único pinchazo de basal cada 7 días 😊. Os cuento más.
Esta insulina se llama “one-week insulin icodec” (Novo Nordisk) tiene una vida media de 196 horas de efectividad (es decir cuánto tiempo medio hace efecto en los niveles de glucosa) y en principio, está pensada para personas con diabetes tipo 2 (la parte positiva que yo le veo es que, si sale bien, puede que los DT1 también nos beneficiemos en un futuro cercano) Pero ¿por qué solo para DT2? Se lanza a este colectivo por varios motivos:
- Con el fin de mejorar la adherencia de estos pacientes a su tratamiento.
- Mejorar el control glucémico. A veces con antidiabéticos orales se tarda años en incluir la insulina en el tratamiento y se han acumulado grandes etapas de descontrol.
- Reducir el número de inyecciones en pacientes añosos que les es complejo seguir una pauta diaria.

Cómo se ha construido el estudio comparando la insulina glargina e icodec. Los resultados han sido muy positivos, ya que a pesar de no haber diferencias significativas, si que se observa que en comparación con la insulina glargina, la insulina basal icodec ha conseguido reducciones de hasta 1.15% puntos de reducción en la HbA1c a las 26 semanas de uso.
No obstante, tendremos que esperar un poco más para tener más información y fecha de lanzamiento.
En segundo lugar, vamos a hablar de los trasplantes de islotes pancreáticos – Islet transplantation – Trasplante de islotes en DT1.
En primer lugar, ¿qué puede ofrecer un trasplante de este tipo? La esperanza de conseguir el control de glucosa sin inyecciones diarias de insulina o una mejor calidad de vida. Y lo que vamos a ver hoy son los avances en este campo y los retos a los que se enfrentan los investigadores.
*Comentar que esta sesión ha sido un panel de expertos sin presentación, por lo que voy a recoger los insights más destacados de la sesión de la mejor forma posible y en algunos casos aglutinando respuestas por bloques*
Ponentes: Eleanor D. Kennedy, Marie-Christine Vantyghem, J Kerr-Conte, Francois Pattou
Pregunta al equipo investigador francés – ¿Qué criterios usa para seleccionar a los posibles pacientes candidatos de trasplante de islotes? Principalmente pacientes con hipoglucemias inadvertidas, pacientes con dt1, inmunodeprimidos o con trasplante de riñón, desde los 18 años hasta los 65 años de edad y niveles de BMI (índice de masa corporal) lo más bajos posible (atendiendo a las pruebas y estudios actuales).
¿Cuánto dura el efecto del trasplante de islotes en el cuerpo? Hay muchos grupos investigando, las principales investigaciones son de un año, pero hay otros trabajos en curso a 5 y 10 años en los que ya se ve que cerca del 30% de los pacientes que se han sometido a este tratamiento, tras 10 años siguen sin usar insulina.
Y ¿por qué se ponen en el hígado y no en el páncreas? Porque los estudios hasta ahora es donde nos han demostrado que tiene más éxito y porque el páncreas es un órgano muy sensible que es mejor no tocar porque podría ser peligroso para el paciente. Otros estudios también lo han puesto en los músculos, como el brazo o la pierna, pero la evidencia clínica nos dice que cuando tienes muchos islotes para segregar insulina donde mejor funcionan es en el hígado. El trasplante se compone de 1 o 2 ml de células de los islotes, una cantidad que el hígado tolera bien.
Y ¿Cómo se distingue entre un paciente que necesita trasplante de islotes o trasplante de páncreas? Lo primero de todo es que el trasplante de páncreas en Francia es una técnica estandarizada y standard of care para ciertos pacientes, por lo que imaginemos un paciente con fallo de riñón pero con buena salud general, entendiendo esto como que no tiene daño cardiovascular y no tiene contraindicaciones para el doble trasplante, podrían beneficiarse del trasplante de riñón y páncreas, pero hay otros pacientes que incluso teniéndose que trasplantar el riñón, el trasplante de islotes sería muy adecuado para controlar sus niveles de glucosa sin pasar por una intervención como es el trasplante de páncreas.
Pero referente a la producción de islotes, ¿cuál es vuestra fuente de islotes para estos trasplantes? La fuente es muy limitada porque principalmente viene de donantes por muerte cerebral y se necesitan aproximadamente 2.7 donantes por trasplante. Estos datos a veces son mayores o menores en función de la calidad de las células.
Cuándo se trasplanta islotes a un paciente con Dt1, ¿habéis visto autoinmunidad recurrente en los islotes? El tratamiento de inmunosupresión previo suele ser útil para que no se produzca una respuesta autoinmune y por poner un ejemplo sencillo sería como si la diabetes tipo 1 se convirtiese en una diabetes tipo 2 o prediabetes. En algunos casos también es necesario un segundo trasplante.
Ojalá se siga investigando en este campo y consigamos seguir avanzando en diabetes
**************************************
Espero que os haya sido útil e interesante y que si es así le deis cariño compartiéndolo con otras personas a las que les pueda interesar este contenido. También podéis seguirme en Instagram en @Vivetudiabetespsr
Por mi parte dar las gracias al grupo #DEDOC y sus patrocinadores por dejarme ser parte de esta fantástica comunidad y cubrir eventos tan interesantes.